Gardnerella Vaginalis

Antes llamada Haemophilus vaginalis ó Corynebacterium Vaginale, ó Vaginitis Inespecífica actualmente Vaginosis bacteriana (del griego osis enfermedad y vagina). Es una enfermedad de transmisión sexual, producida por gardnerella.
(Gynecology de Robert W.Kistner, Jeffcoate´s Principles of Gynaecology 8ª edición 2014, Ginecología de J.A. Vidart Aragón y J.M. Jimeno García 1996, Obstetria, reproducción y Ginecología Básicas de F.Bonilla-Musoles 2007). Recomendaciones de la SEIMC del año 2018. Gardner HL, Dukes CD. Haemophilus vaginalis vaginitis. Am) Obxgdg Gynecol 1955; 69:962-76. Schwebke JR, Muzny CA, Josey WE. Role of Gardnerella vaginalis in the pathogenesis of bacterial vaginosis: a conceptual model. J Infect Dis 2014; 210;338-43.
Publicado por H.Gardner & Dukes en Annals New York Academy of Sciences, demostró que en el cultivo uretral de los esposos de 101 mujeres infectadas con Gardnerella en 91 varones creció y se pudo aislar la bacteria. No es necesaria la presencia de líquido seminal para la transmisión de la enfermedad, se puede transmitir a través del meato urinario externo y de la corona del glande o del pliegue del prepucio. (Ref. Sexually Transmitted Diseases. Volume 41, Number 1, January 2014).
En GenitourinMed 1985;61:120-3, C.Aison del st Marys hospital de Londres de los 58 hombres que se tomó muestra de semen en la clínica de infertilidad en 22 casos (38%) se les aisló Gardnerella vaginalis.
En la Revista Internacional de Andrología, 2007,5,206-10, en un estudio realizado a 1.376 varones por la Drta.Rocío Nuñez Calonge y colaboradores, también encontraron Gardnerella Vaginalis en un porcentaje similar al encontrado en St.Marys Hospital de Londres, en los análisis microbiológicos efectuados en el semen por estudio de infertilidad.
La revista Sexualy Transmited Infection 2014;90(1):61-63 en un estudio por PCR de la flora vaginal demostró que en las mujeres sin actividad sexual no se encontraba Gardnerella Vaginalis. En 1984 Mardh infectó experimentalmente a monas de la sabana (Etiopia) Chlorocebus aethiops con Gardnerella vaginalis y a los 5 días presentaron abundante leucorrea encontrándose Gardnerella vaginalis en el estudio pág.201-206. In P.A. Mardh Taylor, Almqvist& Wiksell, Stockholm.
Infecciones extragenitales se han encontrado en mujeres con fiebre postparto y postaborto por endometritis encontrándose en sangre la gardnerella vaginalis (Eschench et al. 1984), (Venkatarami and Rathbun 1976).
La teoría que actualmente está vigente sobre que la Gardnerella o Vaginosis Bacteriana es producida por un desequilibrio en la flora saprofita normal de la vagina y que es un habitante normal del cuerpo humano, por lo tanto fisiológico, ya Gardner en el año 1954 demostró que era totalmente falso por lo que le concediieron el Priza Award Paper a Herman L. Gardner y Charles D.Dukes en el XXII Annual Meeting of the Central Association of ObsGyne de Srt.Louis Mo. En el trabajo que presentó demostró la patogeneidad de la infección siguiendo los postulados de Koch:
- Primero que se encuentre la bacteria en todos los casos que se presente la enfermedad y Gardner encontró G.Vaginalis en el 92% de los casos.
- Segundo postulado la bacteria debe ser aislada, identificada y crecer en medio de cultivo puro, él lo consiguió en los 141 casos que presentó.
- Tercer postulado que en cultivo puro inoculado a otro ser vivo susceptible de reproducir la enfermedad dé lugar a la misma. Dicho postulado lo probó en 13 voluntarios que estaban libres de la enfermedad y se desarrolló en 10.
- Cuarto que se pueda ver y aislar la bacteria de los pacientes a los que experimentalmente se les ha inoculado la enfermedad y se consiguió aislando la bacteria en las 13 personas voluntarias a las que se había inoculado la bacteria previamente.
Además de los pacientes de los postulados de Koch, Gardner inoculó a otros 11 voluntarios, pacientes sanos y vio que 8 desarrollaban la enfermedad por un período de incubación en menos de 7 días.
Gardner en 1960 observó que era la única bacteria encontrada en mujeres con síntomas y raramente se encontraba en mujeres sin evidencia de infección. Lo encontró en el 91% de las mujeres infectadas. Los hallazgos de laboratorio y clínicas volvían a la normalidad cuando se erradicaba el organismo y reaparecía con la reinfección. La mitad de los pacientes presentan síntomas, pero este porcentaje aumenta cuando se pregunta en detalle.
La presentación más frecuente es flujo maloliente, seguido de picor, sensación de quemazón y ocasionalmente malestar abdominal. El flujo es homogéneo y gris (89%), blanco (7%), verde-amarillento gris (8%), con un PH de 5 – 5,5.
La vulva puede presentar erosiones y hemorragia puntiforme.
El período de incubación de la infección es posiblemente entre 5 y 10 días después de la inoculación. Cuando la Gardnerella infecta la vagina, dominará sobre el resto de las bacterias y el lactobacilo será eliminado en la primera semana.
La Gardnerella Vaginalis prácticamente no existe en mujeres sin contacto sexual. En un estudio observacional realizado por nuestra asociación en Madrid, entre los años 1990 y 2005 en 1000 mujeres sin ningún tipo de relación sexual, en ninguna de ellas se encontró Gardnerella vaginalis. El contacto sexual es la vía de transmisión, y si el consorte no se trata es de esperar una alta tasa de reinfección. Otras vías de transmisión como objetos, duchas, toallas o trajes de baño, son poco probables, ya que el agente causal es muy sensible a la sequedad y su viabilidad depende de la presencia de humedad.
EVOLUCIÓN
El feto humano se desarrolla en un ambiente estéril. Desde el canal del parto al nacimiento pasando por los cuidadores en la niñez (manos, objetos diversos) está expuesto a infecciones. La vagina de un recien nacido es morfológica y microbiológicamente como la de un adulto, con una pared vaginal gruesa y abundante glucógeno segregado por las celulas epiteliales. A las 24 horas de nacer la vagina de la niña es colonizada por lactobacilos. La microbiota o flora vaginal de la mujer, desde la menarquia y durante toda su vida reproductiva y antes del primer coito (coitarquia) o de cuaquier tipo de relacion sexual está formada por Bacilos de Albert Döderlein (1.894), también llamados Lactobacillus acidophilus vaginales acompañados de L. crispatus, L.jensenii y L. iners.
Los lavados internos vaginales, la utilización de espermicidas y antibioticos vaginales pueden alterar esta flora vaginal. La relacion simbiotica entre estos bacilos y el huésped humano están moduladas por las hormonas femeninas circulantes que estimulan el epitelio vaginal para producir glucógeno. Estos lactobacilos metabolizan el glucógeno producido por el epitelio vaginal produciendo acido láctico, responsable de la acidez vaginal normal del ph(<4,5). La vagina no tiene glandulas.
ESTRUCTURA Y MORFOLOGÍA
La difícil y escurridiza naturaleza de este microorganismo es la causa por la que desde su descubrimiento en 1950 ha tenido diversos nombres, por su peculiar pared celular y los medios de cultivo especificos. Originalmente se le asoció con prostatitis y cervicitis, como una bacteria que puede ser Gram negativo y Gram positivo y que no crecia en medio de agar, aunque tampoco necesitaba los factores X, Hemin ni el V. Por tanto no era del genus Corynebacterium ni Hemophylus vaginalis. Del mismo modo cuando el medio de cultivo era almidón se presentaba como variable Gram.
DIAGNÓSTICO
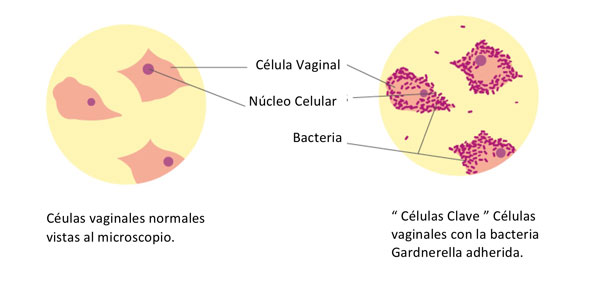
Inicialmente se diagnosticaba siguiendo los criterios de Amsel que son: PH vaginal elevado (>4.7), la presencia de un flujo de color gris, pegajoso a la vagina, olor a pescado, y la presencia de células llave (clue).
Posteriormente se siguieron los criterios de Nugent, pero este método no permite distinguir las bacterias lactobacilus iners y atopobium vagine de la gardnerella vaginalis ya que son muy similares en morfología.
Hoy día mediante PCR a tiempo real y más específicamete cpn60 nos permite estudiar el ADN de la bacteria Gardnerella vaginalis y hasta el momento los 31 genotipos y subgrupos que hay de la misma bacteria.(Indian J.Med Microbiol 2011 Apr-Jun29(2) 165-8)
Sadhu (1989) encontró que el responsable de la variación en la tinción por Gram era el espesor de la capa de peptidoglicano, que es el componente de la capa externa de la membrana plasmática que recubre la bacteria y formada por un polímero de azúcar y aminoácidos. Cuanto más tiempo está la Gardnerella vaginallis en el medio de cultivo más fina se hace la capa de peptidoglicano y por tanto no puede retener el cristal yodo violeta que es el indicador de la tinción por Gram. El espesor de la pared celular es de entre 8 y 12 nm. Con microscopio electrónico se observa que la fimbria mide entre 3 y 7,5 nm, (un nm es mil millonesima parte del metro.) y cubre toda la superficie celular. Investigaciones ultraestructurales efectuados por Scout y Catlin (1989, 1992) en la pared externa fibrilar, que mide entre 8 y 12 nm era la responsable de su adherencia a las células epiteliales vaginales formando las células en clave. Por el contrario la fimbria era la responsable de su fijación patogena a los glóbulos rojos. Asímismo el microscopio electrónico mostró que no esporulan, que no tienen ni flagelo ni cápsula.
La bacteria Gardnerella vaginalis son bacilos pleiomorficos (capacidad de algunas bacterias de variar el tamaño y la forma en respuesta a las condiciones ambientales), con dimensiones de entre 0,4 por 1-1,5 micras, aunque en algunos casos puede llegar a medir de 2 -3 micras(milesima de milimetro). El tamaño y la morfología dependen del medio de cultivo y del estado de salud del paciente. Esta bacteria es inmóvil por lo que la observamos en los medios de cultivo y en las citologias agrupada a las celulas epiteliales. El responsable de esta adherencia a las celulas epiteliales son las cadenas de exopolisacaridos producidas por la G.vaginalis y que se pueden ver al microscopio electrónico utilizando la tinción de amonio oxiclorato de rutenio.(van der Meijden 1988).
Pruebas bioquímicas demuestran que G.vaginalis fermenta en almidon, dextrosa, sacaros, glucosa, fructosa, ribosa maltosa y rafonosa. El olor a pescado que produce la infeccion es producido por las poliaminas putrescina y cadaverina y la trimetilamina producidas por la fermentación de dichos azucares. La prevención para esta infección es la monogamia o la abstención.
Según la Asociación Norteamericana de Menopausia las mujeres mayores deben asumir que se encuentran en una situación de riesgo mayor de padecer una E.T.S. (Enfermedad de Transmisión Sexual) por la atrofia vaginal. El riesgo de padecer Gardnerella aumenta con el cambio de pareja sexual por cualquiera de las dos partes o con múltiples parejas.
Entre las complicaciones derivadas de padecer Gardnerella se pueden encontrar Bacteriemia, especialmente post-cesárea, septicemia en el recién nacido, parto prematuro e infección de la herida post-histerectomía, En el caso de que la mujer desea embarazarse por fertilizaciíon in vitro, hay fallos de implantación y en las relaciones sexuales normales es una causa de esterilidad, ya que en los estudios endometriales que hemos encontrado gardnerella así lo atestiguan.